ポリファーマシーの危険性
薬を飲みすぎるとどんな危険がある?
高齢になるにつれて、高血圧や脂質異常症といった慢性疾患を抱えることが多くなります。こうした疾患は、手術などによる根本的な治療が難しいため、投薬治療が施されるケースがほとんど。
そのため、複数の慢性疾患がある高齢者は、服用する薬剤が増えてしまいがちです。このように、複数の薬剤を服用している状態のことをポリファーマシー(多剤併用)と呼びます。
多くの薬の服用に伴って、健康上の別の問題が生じやすくなります。
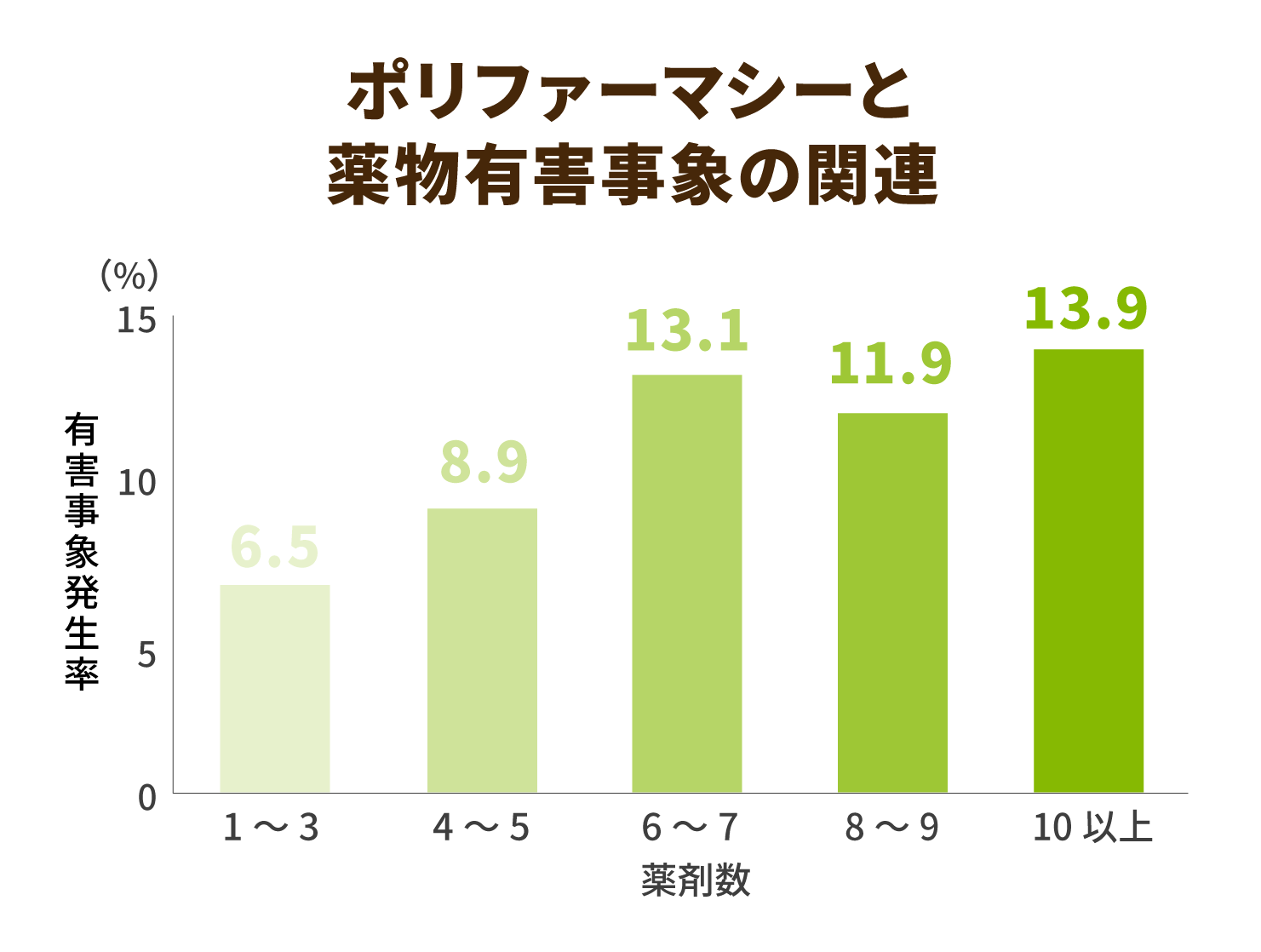
6剤以上を内服している患者では、10%以上の患者において薬物による有害事象が確認されています。
複数の疾患を有していると病状の安定に薬剤は欠かせませんが、薬剤によるふらつきや不眠、関節痛などが起きることがあります。
日本では、複数の疾患を抱えた高齢者が、多くの医療機関に通うことでポリファーマシーが起きやすいと指摘する声も挙がっています。各医療機関で、個別の症状を診てもらい、薬剤を処方してもらうからです。
また、多剤併用による不調だと気づかずに、また別の医療機関に訪れると、さらに新たな薬を処方されることがあります。このようにポリファーマシーの状態が悪循環を繰り返すケースも起きています。
主な原因薬剤を知ろう
原因となる薬剤と症状にはいくつかの特徴があります。例えば、降圧薬や睡眠薬、抗うつ薬は、ふらつきや転倒、せん妄、抑うつといった症状との関連性が高いとされています。
一方、非ステロイド性消炎鎮痛薬やアスピリン、緩下剤などは食欲低下などを引き起こしやすいとも指摘されています。
主な原因となる薬剤
- ふらつき・転倒…降圧薬(中枢性降圧薬、α遮断薬、β遮断薬)、睡眠薬、抗不安薬、抗うつ薬(三環系)、抗てんかん薬、抗精神病薬(フェノチアジン系)、抗パーキンソン病薬(トリヘキシフェニジル)、抗ヒスタミン薬、メマンチン
- 抑うつ…中枢性降圧薬、β遮断薬、H2ブロッカー、抗不安薬、抗精神病薬、抗甲状腺薬
- せん妄…抗パーキンソン病薬、睡眠薬、抗不安薬、抗うつ薬(三環系)、抗ヒスタミン薬(H2ブロッカー含む)、降圧薬(中枢性降圧薬、β遮断薬)、ジギタリス、抗不整脈薬(リドカイン、メキシレチン)、気管支拡張薬(テオフィリン、ネオフィリン)、副腎皮質ステロイド
- 食欲低下…非ステロイド性消炎鎮痛薬(NSAID)、アスピリン、緩下剤、抗不安薬、抗精神病薬、トリヘキシフェニジル、SSRI、ChE阻害薬
- 便秘…睡眠薬・抗不安薬(ベンゾジアゼピン)、抗うつ薬(三環系)、膀胱鎮痙薬、腸管鎮痙薬(ブチルスコポラミン、プロパンテリン)、H2ブロッカー、αグルコシダーゼ阻害薬、抗精神病薬(フェノチアジン系)、トリヘキシフェニジル
- 排尿障害・尿失禁…抗うつ薬(三環系)、腸管鎮痙薬(ブチルスコポラミン、プロパンテリン)、膀胱鎮痙薬、H2ブロッカー、睡眠薬・抗不安薬(ベンゾジアゼピン)、抗精神病薬(フェノチアジン系)、トリヘキシフェニジル、α遮断薬、利尿薬
厚生労働省は2018年に「高齢者の医薬品適正化のための指針」をまとめ、こうした原因薬剤の多剤併用の予防を呼びかけていますが、今もポリファーマシーが原因と見られる転倒事故などが後を絶ちません。
患者による認知不足も原因のひとつとして考えられますが、医療機関でも効果的な対策がとられていないケースもあり、今後の課題となっています。
認知不足が否めない日本の現状
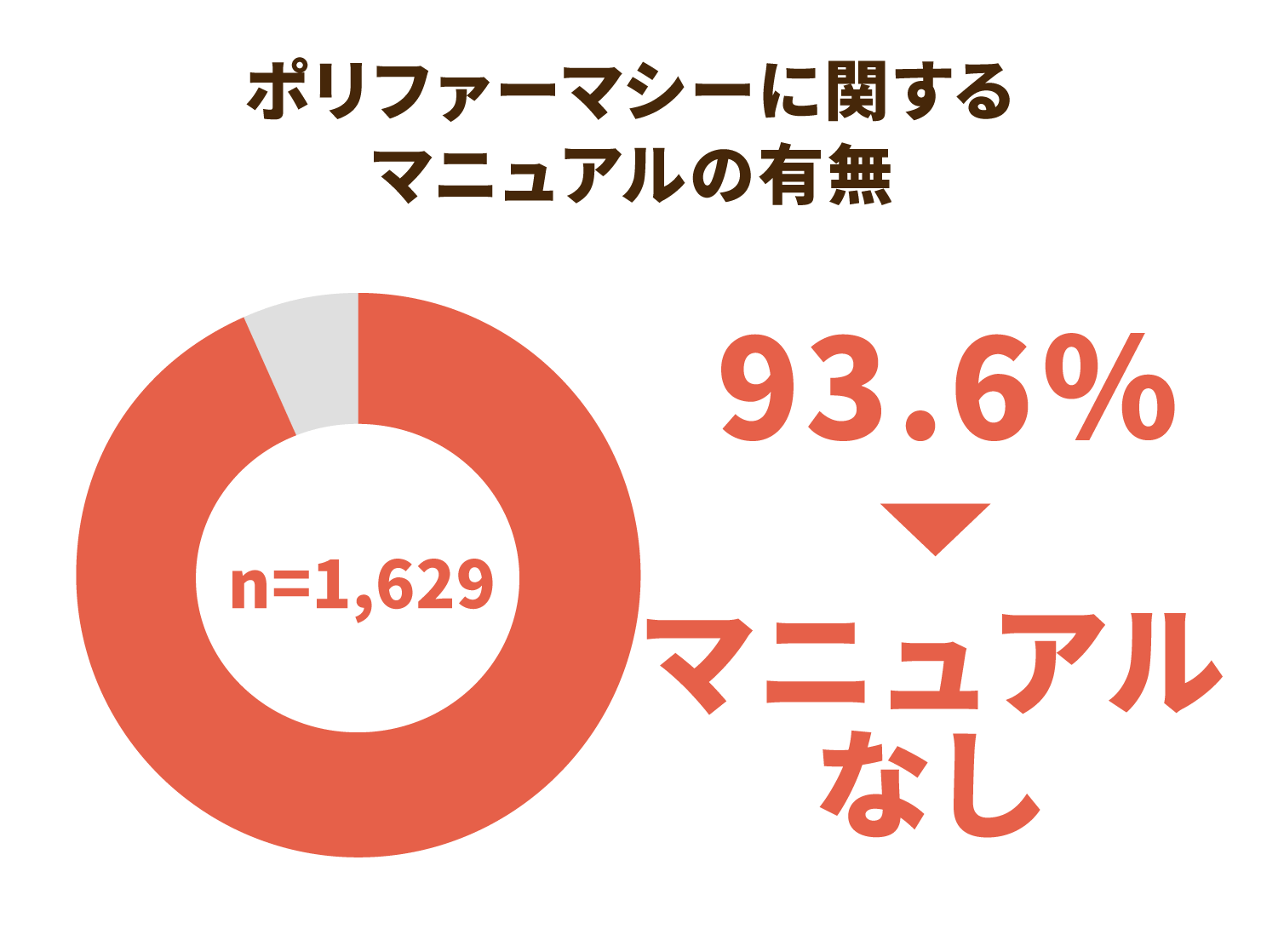
医療機関の9割以上でいまだにマニュアルがない
厚生労働省は、ポリファーマシーの認知度の実態を調査。その結果によると、医療機関の約95%が「ポリファーマシーを知っている」と回答。その認知度は着実に広まっています。
その一方で、厚生労働省が発表した指針について院内で周知を進めているか尋ねたところ、6割以上が「周知していない」と回答。さらに、マニュアル(手順書)があるかどうかという質問に対しては、「いいえ」が93.6%に達しています。
海外で進められる取り組み
ポリファーマシー対策が日本で遅々として進まない要因として、「定義があいまい」という理由が示唆されています。
厚生労働省による調査でも、「6剤までの服薬剤数までは細かく分けて表示されている反面、7剤以上がすべてひと括りとなっている点について、もう少し細かく表示してほしい」という声が紹介されています。
そもそも厚生労働省の指針では「6、7剤以上の服用でポリファーマシーが起きていないかチェックする」ように示されていますが、日本老年医学会の研究によると、5剤以上で有害事象が発生しやすいと指摘されています。
実は、先進国の多くでは「5剤以上」という考え方が定着しています。海外ではポリファーマシー対策が日本よりも早くから取り組まれているからです。なかでも有名なのが「Choosing Wisely」という国際的キャンペーン。
これは、薬剤や療法などを医療者と患者が対話を通じて、本当に必要で副作用の少ない医療(検査、治療、処置)を選択することを目指すという考え方です。
日本もこの運動に参加していますが、西欧諸国と比較すると、定着度はまだまだ追いついていません。
ポリファーマシー対策を定着させるために
厚労省がポリファーマシー対策の始め方と進め方を議論
厚生労働省は3月11日に開催した「第13回高齢者医薬品適正使用検討会」で、「病院における高齢者のポリファーマシー対策の始め方と進め方を議論。指針だけではなく、より明確なマニュアルの作成を進め、推進体制の早期確立を目指しています。
現状では、外来患者の処方薬に対して、病院や医師が明確に把握できていないことがわかっています。そのため、ポリファーマシーに対する対策や規定などを構築できていない病院が多いのです。
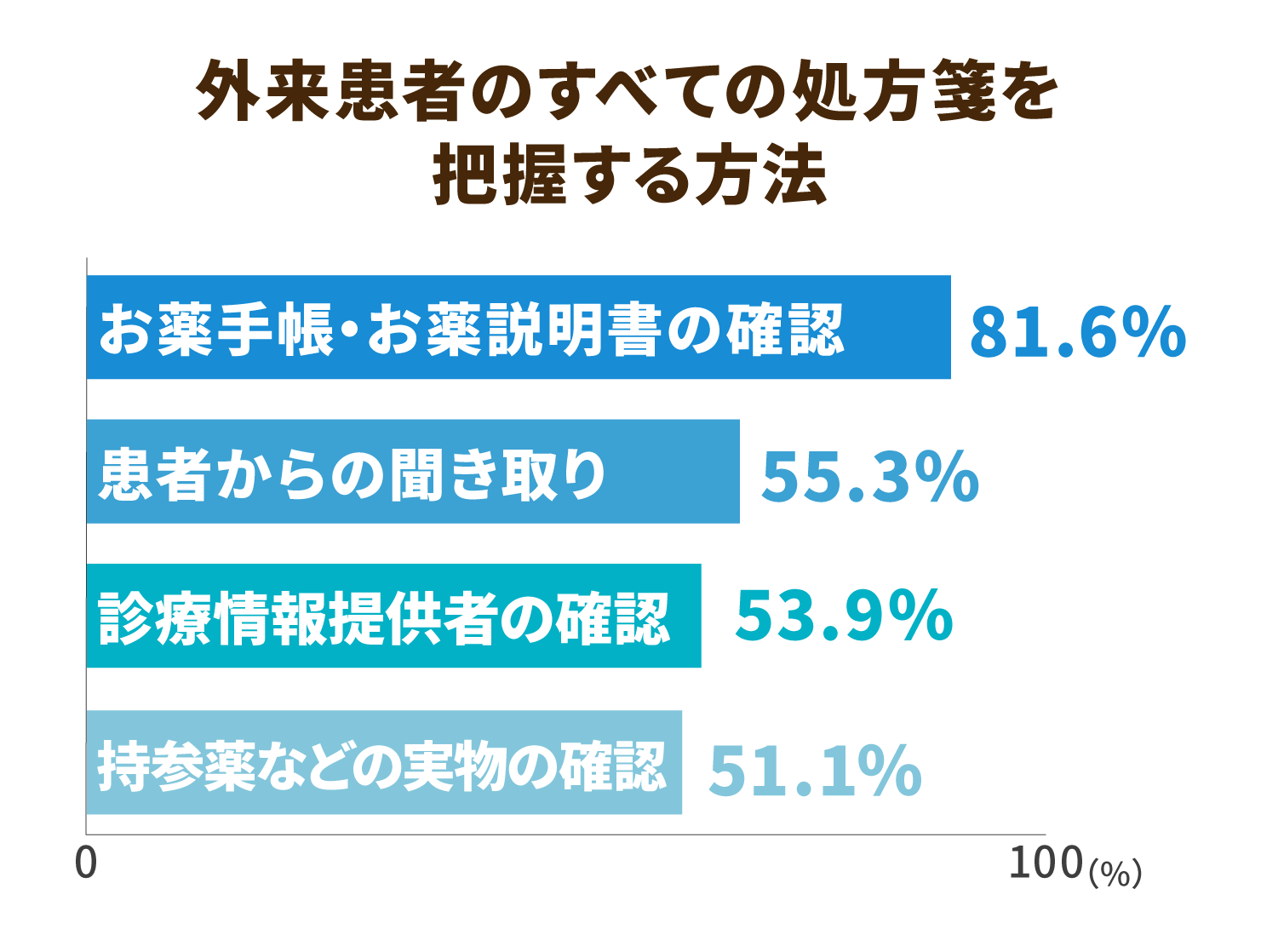
現在、外来患者のすべての処方薬を把握する方法については、「お薬手帳・お薬説明書の確認」が約8割となっています。一方で、お薬手帳を持参していない患者については、服用の実態を調べることが困難になります。
また、人員のリソース不足によって、ポリファーマシーを回避する対策を病院全体で取り組むまでに至っていないことが示唆されています。
こうした状況を解決するためには、医師や薬剤師などの連携を高め、担当医師への情報提供をスムーズにすることが必要だと提案されました。
大切なのは医師と患者のコミュニケーション
以前から日本老年医学会ではガイドラインを定め、高齢者の処方適正化のためのスクリーニングなどを推進しています。昨今ではポリファーマシーに対して強い関心を抱く医師や薬剤師も着実に増えています。
実際に対策を実践している医師から挙げられているのは「患者とのコミュニケーションの重要性」です。
例えば、多剤併用している患者に対してヒアリングを自主的に実施している薬剤師も増えています。
現状では、担当する医師や薬剤師などに一任されていますが、こうした動きを国としてサポートしたり、マニュアル化して必要な工程として周知を進めれば、ポリファーマシー対策も広く浸透していくでしょう。






みんなのコメント
ニックネームをご登録いただければニックネームの表示になります。
投稿を行った場合、
ガイドラインに同意したものとみなします。
みんなのコメント 8件
投稿ガイドライン
コミュニティおよびコメント欄は、コミュニティや記事を介してユーザーが自分の意見を述べたり、ユーザー同士で議論することで、見識を深めることを目的としています。トピックスやコメントは誰でも自由に投稿・閲覧することができますが、ルールや目的に沿わない投稿については削除される場合もあります。利用目的をよく理解し、ルールを守ってご活用ください。
書き込まれたコメントは当社の判断により、違法行為につながる投稿や公序良俗に反する投稿、差別や人権侵害などを助長する投稿については即座に排除されたり、表示を保留されたりすることがあります。また、いわゆる「荒らし」に相当すると判断された投稿についても削除される場合があります。なお、コメントシステムの仕様や機能は、ユーザーに事前に通知することなく、裁量により変更されたり、中断または停止されることがあります。なお、削除理由については当社は開示する義務を一切負いません。
ユーザーが投稿したコメントに関する著作権は、投稿を行ったユーザーに帰属します。なお、コメントが投稿されたことをもって、ユーザーは当社に対して、投稿したコメントを当社が日本の国内外で無償かつ非独占的に利用する権利を期限の定めなく許諾(第三者へ許諾する権利を含みます)することに同意されたものとします。また、ユーザーは、当社および当社の指定する第三者に対し、投稿したコメントについて著作者人格権を行使しないことに同意されたものとします。
当社が必要と判断した場合には、ユーザーの承諾なしに本ガイドラインを変更することができるものとします。
以下のメールアドレスにお問い合わせください。
info@minnanokaigo.com
当社はユーザー間もしくはユーザーと第三者間とのトラブル、およびその他の損害について一切の責任を負いません。
2020年9月7日 制定