「施設から在宅へ」。国の医療政策の流れです。社会保障費の膨張から、国は「在宅医療」を推進しています。それは、「地域包括ケアシステム」の存在からも明らかであると言えるでしょう。
「地域包括ケアシステム」とは、団塊の世代が75歳以上となる2025年を目途に、重度な要介護状態となっても住み慣れた地域で自分らしく生活できるよう、住まい、医療、介護、生活支援が一体的に提供される社会基盤のこと。
たとえ認知症を患ったとしても、ボランティアや訪問介護などを利用して、在宅で医療、介護を受けられる体制づくりが進みます。
「地域包括ケアシステム」構築において、「在宅医療」は要となる存在です。
今回は「在宅医療」に関する現状と課題について整理します。
「在宅死」の割合は「在宅医療」の地域間格差を示唆している
厚生労働省は今月6日、自宅で亡くなった人が死亡者全体に占める割合を市区町村ごとにまとめたデータを公表しました。
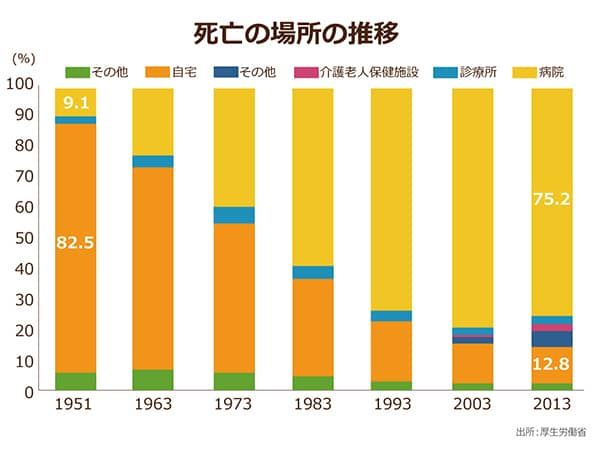
このデータによると、「在宅死」の割合の全国平均は12.8%(2014年)。
63年前の1951年は、82.5%でした。
「在宅死」の割合がこの60年間で急減する一方、病院での死亡の割合は9.1%(1951年)から75.2%(2014年)にまで上昇。
実に4分の3の高齢者が、病院で亡くなっていることがわかりました。
自治体の規模別に概要を見てみると、人口5万人以上20万人未満の都市の中で「在宅死」の割合が最も高かったのは、兵庫県豊岡市で25.6%。
東京都中央区の21.5%、千葉県浦安市の20.5%と続きく一方、最も低かったのは愛知県蒲郡市の5.5%。
続いて佐賀県武雄市の5.7%、群馬県沼田市の6.4%という数字が判明しました。
人口20万人以上の都市に限って見てみると、最高は22.9%となった神奈川県横須賀市。
逆に最低の数字となっているのは8.0%の鹿児島県鹿児島市で、その差は2.86倍にも上ります。
どうしてそれほどの差が生まれるのでしょうか?その内情を探っていくと、“サービスの充実度”というキーワードが見えてきます。
というのも、例えば夜間も往診が可能な「在宅療養支援診療所」のない493の市区町村では76.3%となっており、「在宅死」の割合が平均以下となっています。
つまり、病院に行けず(行かず)、やむなく在宅で死亡した高齢者がいる可能性が示唆されたのです。
地域によって、医療格差があることは周知の事実ですが、「在宅医療」の推進にとって大きな問題です。このことについて、厚生労働省は、「『在宅死』の実情とサービスの充実度の因果関係をより詳しく分析していく」と話しています。
「在宅医療」の資源は全国的に不十分で、地域差もあるのが実情
ここで、「在宅医療」に必要な体制について詳しく解説していきましょう。
「在宅医療」の体制については、都道府県が策定する「医療計画」をベースに進められています。
「在宅医療」に求められる医療機能は、「退院支援」「日常の療養支援」「急変時の対応」「看取り」の4つ。
「退院支援」とは、入院医療機関と在宅医療機関(訪問看護事業所など)との連携により、切れ目のない継続的な医療体制を確保することです。
「単身高齢者の急増」という報道をよく目にしますが、こうした状況にいる高齢者の場合、退院しても適切な行き場がないケースも考えられます。
そのため、「退院調整支援担当者」と呼ばれる看護師が高齢者の退院をコーディネートします。
厚生労働省の「医療施設調査」によると、全病院の約4割が配置済。
一施設あたりの「退院調整支援担当者」は2.8人となっています。
次に「日常の療養支援」です。
「日常の療養支援」とは、患者の疾患、重症度に応じた医療(緩和ケアを含む)が医師や看護師、介護士などの多職種協働により、できる限り住み慣れた地域で継続的、包括的に提供されることです。
日常的な訪問診療に対応する医療機関の数は増加傾向にあるものの、診療所では全体の約20%、病院では全体の約30%に留まっています。
そして「急変時の対応」です。「急変時の対応」とは、在宅療養者の病状の急変時に対応できるよう、在宅医療を担う病院や診療所、訪問看護事業所などが連携し、診療体制を確保することです。
高齢者は、いつ病状が変化するかわからない身体。
24時間体制で医療が提供される必要があります。
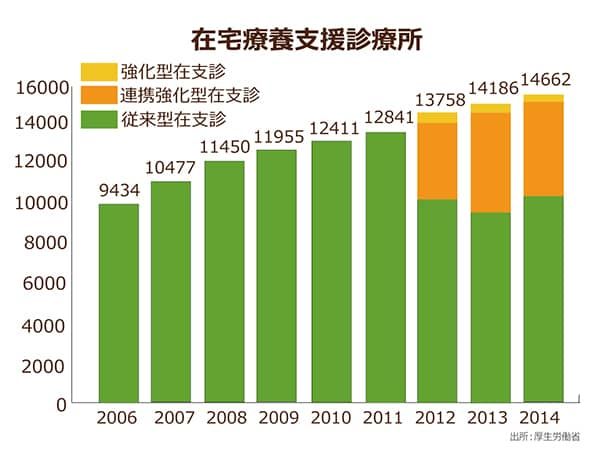
ここで大きな役割を担うのが「在宅療養支援診療所」。
全国では14,662施設ありますが、上述した通り、未だにない市区町村が493か所あります。
全国の市区町村数は2014年4月時点で1,718か所ですから、およそ3分の1の市区町村にないとわかります。
最後に「看取り」です。「看取り」とは、住み慣れた自宅や介護施設など、患者が望む場所で看取れる体制を確保することです。実は、「患者が望む場所」というのがポイントです。
内閣府の「平成24年度高齢者の健康に関する意識調査」によると、高齢者の55%が自宅で最期を迎えたいと望んでいます。
国が「在宅医療」を推進するのは、地域包括ケアシステムの構築や社会保障費の膨張が主な理由です。
とはいえ、国民が望んでいることでもあると言えそうです。
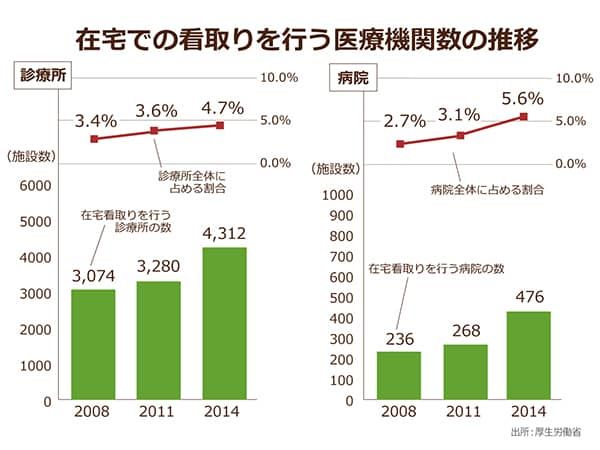
しかしながら、在宅での看取りを行っている医療機関の数は年々増加しているものの、病院、診療所とも全体の約5%に過ぎません。
「在宅医療」に求められる医療機能である「退院支援」「日常の療養支援」「急変時の対応」「看取り」のいずれも十分には確保されておらず、地域差もあると言えそうです。
現在、市区町村が実施中の「在宅医療・介護連携推進事業」は「在宅医療」推進のポイント
こうした現状を受けて、厚生労働省は昨年より「在宅医療・介護連携推進事業」を行っています。この事業は、介護保険法の地域支援事業に位置付けられているもので、市区町村が主体となり、郡市区医師会などと連携して取り組むものです。
郡市区医師会や市区町村役場または地域包括支援センターに設置され、地域の医療、介護関係者、地域包括支援センターなどからの相談を受け付けるほか、在宅医療・介護連携に関する情報提供を行います。
こうした中間的な組織を設けることにより、「在宅医療」体制の構築のスピードアップを図る方針です。
この「在宅医療・介護連携推進事業」は、2018年4月までには、すべての市区町村で実施される必要があります。
ところが、現在のところ、「実施していない」市区町村は351か所に上り、地域差も顕著。
北海道や山形県、福岡県などの市区町村では実施率が低く、今後の動向に注目が集まります。
「在宅医療」の充実は、地域包括ケアシステムの構築と高齢者の「在宅死」という要望を叶える!?
これまで見てきた通り、「在宅医療」の資源は全国的にも不足しており、「在宅療養支援診療所」がない市区町村が493か所も存在することがわかりました。
国は「在宅医療・介護連携推進事業」を通して、地域包括ケアシステム構築に向けた「在宅医療」の充実を図る必要があります。
「在宅医療」には、医師の地域偏在など、この記事では触れなかった問題もあります。
およそ半数の高齢者が、最期を迎えたい場所に選んでいる自宅。
「在宅医療」の充実は、社会保障費の膨張を止め、高齢者の「在宅死」という要望を叶える一手になるのでしょうか。
今後に注目しましょう。







みんなのコメント
ニックネームをご登録いただければニックネームの表示になります。
投稿を行った場合、
ガイドラインに同意したものとみなします。
みんなのコメント 4件
投稿ガイドライン
コミュニティおよびコメント欄は、コミュニティや記事を介してユーザーが自分の意見を述べたり、ユーザー同士で議論することで、見識を深めることを目的としています。トピックスやコメントは誰でも自由に投稿・閲覧することができますが、ルールや目的に沿わない投稿については削除される場合もあります。利用目的をよく理解し、ルールを守ってご活用ください。
書き込まれたコメントは当社の判断により、違法行為につながる投稿や公序良俗に反する投稿、差別や人権侵害などを助長する投稿については即座に排除されたり、表示を保留されたりすることがあります。また、いわゆる「荒らし」に相当すると判断された投稿についても削除される場合があります。なお、コメントシステムの仕様や機能は、ユーザーに事前に通知することなく、裁量により変更されたり、中断または停止されることがあります。なお、削除理由については当社は開示する義務を一切負いません。
ユーザーが投稿したコメントに関する著作権は、投稿を行ったユーザーに帰属します。なお、コメントが投稿されたことをもって、ユーザーは当社に対して、投稿したコメントを当社が日本の国内外で無償かつ非独占的に利用する権利を期限の定めなく許諾(第三者へ許諾する権利を含みます)することに同意されたものとします。また、ユーザーは、当社および当社の指定する第三者に対し、投稿したコメントについて著作者人格権を行使しないことに同意されたものとします。
当社が必要と判断した場合には、ユーザーの承諾なしに本ガイドラインを変更することができるものとします。
以下のメールアドレスにお問い合わせください。
info@minnanokaigo.com
当社はユーザー間もしくはユーザーと第三者間とのトラブル、およびその他の損害について一切の責任を負いません。
2020年9月7日 制定